Проблема вертеброгенной боли на сегодняшний день остается одной из актуальных причин обращения пациентов к врачу и потери временной трудоспособности среди наиболее активной части взрослого населения. Практически каждый человек в течение своей жизни хотя бы раз ощутил проявление этого синдрома на себе.
Что такое вертеброгенный синдром
Вертеброгенный синдром в большинстве случаев является осложнением какой-либо патологии костно-мышечной и нервной системы позвоночника. Он проявляется различной по интенсивности болью в спине.
Дорсалгии, или боли в спине, не связанные с психогенными причинами, имеют свой код по МКБ-10 (М54). В некоторых случаях проявление данного синдрома может быть связано с болезнями других органов.
Причины
Причины возникновения боли часто обусловлены различными заболеваниями, приводящими к патологическим изменениям в самом позвоночнике. К ним относятся:
- заболевания с дегенеративно-дистрофическими процессами – остеохондроз, спондилоартроз, сколиоз;
- аномалии позвоночника – поясничный стеноз, люмбализация или сакрализация, Spina bifida;
- остеопороз костной ткани;
- объемные и деструктивные процессы – переломы позвонков, опухоли и метастазы в позвонки, воспалительные процессы при туберкулезном спондилите, эпидуральном абсцессе и другие;
- редкие заболевания костной ткани – болезнь Педжета (деформирующая остеодистрофия) и болезнь Бехтерева (анкилозирующий спондилоартит).
Причиной вертеброгенных болей в спине наиболее часто является остеохондроз позвоночника. Это заболевание, при котором происходят изменения ядра межпозвоночных дисков. Ядро под влиянием механического давления выпячивается из фиброзного кольца, а затем и разрывает его, образуя протрузии и грыжи позвоночника.
Нередко возникает спондилез (деформирующий спондилез), при котором наблюдаются дистрофические изменения наружных волокон фиброзного кольца межпозвоночного диска. При спондилоартрозе происходит дистрофическое поражение межпозвоночных и реберно-поперечных суставов.
К причинам, не связанным с поражением позвоночного столба, относятся:
- миофасциальный болевой синдром;
- психогенные боли;
- отраженные боли при заболеваниях внутренних органов;
- сирингомиелия;
- ретроперитонеальные опухоли.
При заболеваниях позвоночника воздействие причинных факторов влечет за собой возникновение одного из двух основных вариантов развития вертеброгенного болевого синдрома. Различают следующие варианты:
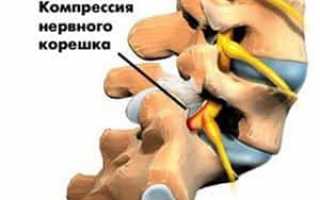
- компрессионный – связан со сдавлением и натяжением чувствительного корешка, либо кровоснабжающего его сосуда;
- рефлекторный – возникает в результате раздражения различных структур позвоночника, который имеет мощную сенсорную иннервацию. Афферентная импульсация от раздражаемых элементов позвоночного столба через задний корешок и спинальные структуры замыкается на мотонейронах переднего рога, вызывая мышечно-тоническую реакцию соответствующего уровня.
Симптомы

Общими симптомами являются ограничение движения, защитное напряжение мышц спины, болезненность паравертебральных точек, разгрузочные положения и позы, симптомы нестабильности позвоночника.
При компрессионном синдроме боли локализуются в позвоночнике, иррадиируют в конечность, иногда в пальцы кисти или стопы. Наблюдается ограничение подвижности пациента. Боль нарастает при движении, натуживании, чихании, кашле.
Появляются регионарные вегетососудистые расстройства. Выявляются симптомы выпадения функции в результате компрессии корешков: нарушение чувствительности, снижение сухожильных рефлексов, гипертрофия мышц.
При рефлекторном механизме отмечается напряжение мышц, которое определяется визуально и пальпаторно как тяж каменистой плотности, больные отмечают локальные тупые боли, которые усиливаются при нагрузке на спазмированную мышцу или ее растяжении. Симптомы выпадения и регионарные вегетососудистые расстройства не обнаруживаются.
По продолжительности неспецифические вертеброгенные боли подразделяют на острые (до 6 недель), подострые (6–12) и хронические (более 12 недель).
Диагностика

Клиническая диагностика основывается на установлении характера болей, их связи с физическими нагрузками, определение признаков заинтересованности спинномозговых структур, определение экстравертебральных факторов.
Исключительное значение имеют КТ и МРТ. Рентгенография в ряде случаев помогает правильной постановке диагноза.
С помощью инструментальных диагностических процедур удается дифференцировать заболевания, имеющие сходную клиническую картину (новообразования и воспалительные поражения спинного мозга, корешков, костей позвоночника, спинальная травма, заболевания внутренних органов и пр.).
Лечение
Как лечить вертеброгенный синдром? Начинать нужно с терапии основного заболевания. Однако есть и общие рекомендации при вертеброгенном болевом синдроме. В первую очередь, на острой стадии заболевания необходим постельный режим.
Важно создать покой позвоночнику. Далее переходить к режиму с ограничением нагрузок на позвоночник (использование костылей при ходьбе, исключение подъема тяжестей и наклонов) и избеганием длительного сидения. Расширение двигательного режима проводится постепенно.
Медикаментозная терапия

Назначаются нестероидные противовоспалительные средства («Диклофенак», «Ибупрофен» и др.), анальгетики («Спазган», «Баралгин», гели и мази для местного применения), антацидные препараты («Омез»).
Проводится противоотечная терапия с использованием суларетиков или диуретиков («Диакарб», «Лазикс») или кортикостероидов.
Для снижения тонуса в пораженных мышцах спины применяют миорелаксанты («Баклофен», «Мидокалм»).
Для купирования болевого синдрома можно проводить паравертебральные блокады – 3-4 на курс.
В тяжелых случаях проявления вертеброгенного болевого синдрома применяются противосудорожные препараты («Диазепам», «Карбамазепин»), трициклические антидепрессанты и препараты для поддержания сосудистого тонуса в норме.
Физиотерапия
Вертеброгенный болевой синдром требует также назначения физиотерапии. Необходимы расслабляющий массаж и электрофорез. Возможно применение бальнеотерапии (лечение минеральными водами и грязями), иглоукалывания, лечебной гимнастики и мануальной терапии.
При отсутствии эффекта лечения терапевтическими методами в течение 3-4 месяцев вертеброгенный болевой синдром требует оперативного вмешательства. Дополнительными показаниями к операции являются различные компрессионные осложнения.
Большое значение в долечивании и профилактике обострений имеет санаторно-курортное лечение в санаториях для больных с заболеваниями органов движения и периферической нервной системы.
Профилактика
Профилактика вертеброгенных синдромов заключается в исключении соответствующих предрасполагающих факторов (переохлаждение, повторные травмы, длительное нахождение в неудобной статичной позе и др.).
Необходимы рациональное трудоустройство, разумный образ жизни с соблюдением режима труда, отдыха и физических нагрузок, проведение специальной гимнастики, закаливание.
Заключение
Вертеброгенный синдром проявляется болью в спине различной интенсивности. Он может быть вызван как заболеваниями позвоночника и близлежащих тканей, так и рядом других патологий. Клинические проявления синдрома зависят от механизма развития боли.
Боль вертеброгенного происхождения может сигнализировать о серьезных заболеваниях в позвоночном столбе, которые могут привести к инвалидности. Поэтому важно своевременно обратиться к вертебрологу для полной диагностики и получения адекватного лечения. Сохранить позвоночник здоровым помогут гимнастика и правильный режим труда и отдыха.