Содержание
Острая почечная недостаточность у детей (ОПН) – это внезапное ухудшение функции почек в течение нескольких часов, что может иметь серьезные последствия. Если препятствие на пути оттока мочи быстро устраняется, почки ребенка могут восстановиться. Однако, если оно остается без лечения, возникает риск разрушения почек, требующий диализа. Выживает только 50% пациентов после ОПН. В Международной классификации болезней 10-го пересмотра (МКБ-10) острая почечная недостаточность обозначается кодом N17.
Особенности развития острой почечной недостаточности у ребенка
Острая почечная недостаточность (ОПН) может возникать в результате потери крови или низкого артериального давления. Это может быть вызвано геморрагией, гиповолемией, острым гломерулонефритом, пиелонефритом или побочными эффектами лекарств. В некоторых случаях, для лечения ОПН может потребоваться интенсивная терапия, включая переход на диализ. Хотя прогноз восстановления функции почек обычно благоприятный, вторичная почечная недостаточность, вызванная пневмонией, может привести к серьезным осложнениям и повреждению других органов.
Этиология и патогенез в раннем и старшем возрасте
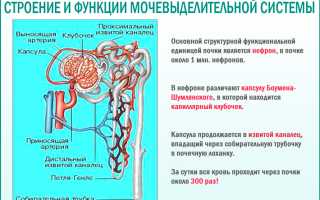
Основной причиной возникновения острой почечной недостаточности (ОПН) является недостаточное поступление кислорода в почечные ткани, что приводит к разрушению функциональных клеток. При повреждении высокоактивных нефронов образуются мукопротеиновые цилиндры, которые забивают трубочки и протоки почек.
ОПН может быть вызвана тремя основными причинами: сужение сосудов из-за внешних или внутренних факторов, недостаток кислорода (гипоксия, ишемия) и токсическое воздействие на почки определенных веществ (нефротоксины). Для нормальной работы почек необходимо адекватное кровоснабжение через афферентные сосуды, которое обеспечивает определенное давление для фильтрации первичной мочи в клубочках. Реакция стресса, особенно выделение эндогенных катехоламинов, также может привести к потере функции почек при недостаточном кровообращении. Падение давления на 10-15 мм рт. ст. может вызвать анурию. Некоторые цитокины, высвобождаемые при сепсисе, также сужают сосуды почек. Гипоксия – это недостаток кислорода, а ишемия – снижение кровотока в тканях или органах. Возникновение этих нарушений может быть связано с сильным сужением сосудов.
В результате падает концентрация АТФ в клетках. Ишемия продолжительностью менее 25 минут приводит к морфологическим изменениям, которые могут быть регенерированы в любое время. Даже повреждения после 40-60 минут выраженной ишемии могут быть обратимыми. Только кислородный дефицит в течение двух или более часов вызывает длительные изменения в структуре и функции почек. Существует множество эндогенных и экзогенных веществ, которые могут быть токсичными для почек. Белки, высвобождаемые после гемолиза, разрушение мышечных клеток, гемоглобина и миоглобина могут оказывать токсическое воздействие на почки.
Важно отметить, что острая почечная недостаточность особенно распространена среди людей старше 80 лет и редко встречается у пациентов младше 50 лет. Заболеваемость увеличивается с возрастом. В России около 150 000 детей живут с ограниченной функцией почек. Примерно 4000 человек в России нуждаются в диализе из-за плохой работы почек. Согласно опросам, примерно 7% населения промышленно развитых стран имеют нарушенную функцию почек.
Основные стадии синдрома
Система классификации почечной недостаточности по степени тяжести основана на измерении СКФ (скорости клубочковой фильтрации). Эта система включает пять или иногда четыре стадии.
- Стадия 1 (первая) – СКФ 90 мл/мин или выше: почки функционируют нормально.
- Стадия 2 – СКФ 60 до 89 мл/мин: почки все еще работают хорошо, но иногда возникает некоторый дискомфорт.
- Стадия 3 – СКФ от 30 до 59 мл/мин: симптомы почечной недостаточности часто заметны даже у детей. Большинство людей страдает от хронической усталости. Анализы крови показывают повышенные уровни мочевых веществ, а также повышенное артериальное давление. Риск сердечно-сосудистых заболеваний значительно возрастает.
- Стадия 4 – СКФ от 15 до 29 мл/мин: функция почек продолжает снижаться, что приводит к усилению симптомов болезни. Появляется потеря аппетита, тошнота, рвота, зуд и боль. Отеки часто возникают на ногах и лице. Уровень эритроцитов и костного вещества может снижаться.
- Стадия 5 – СКФ менее 15 мл/мин: функция почек полностью утрачена. Это называется терминальной почечной недостаточностью. Необходимо принять срочные меры. Вредные вещества, которые обычно удаляются почками, должны быть удалены из организма с помощью лечебных препаратов. Пациентам может потребоваться диализ или трансплантация почки.
Клиническая картина
Вещества, которые здоровые почки выделяют с мочой, могут накапливаться в крови и органах как у взрослых, так и у детей на ранних стадиях. Это может нарушить электролитный баланс, кислотно-щелочной баланс и другие метаболические процессы, вызывая гормональные расстройства и разнообразные симптомы. У детей основные признаки почечной недостаточности включают усталость, снижение физической работоспособности, проблемы с концентрацией внимания и умственной работоспособностью, потерю аппетита, тошноту, рвоту, диарею, отеки в ногах, лице и легких, одышку, кардиогенную аритмию, сердечную недостаточность, повышенную восприимчивость к инфекциям, гипертонию, головные боли, зуд по всему телу, увеличение печеночных ферментов, изменение цвета кожи и боли в костях. Анализы крови и мочи могут показать наличие анемии, нарушения водного, электролитного и кислотно-щелочного баланса, повышенную концентрацию лекарственных средств в крови и деградацию костного вещества. Важно помнить, что хроническая почечная недостаточность (ХПН) увеличивает риск серьезных сердечно-сосудистых заболеваний, и многие пациенты, включая детей, умирают от сердечной недостаточности, инфаркта миокарда и инсульта. Поэтому особенно важно контролировать состояние почек и проходить регулярные анализы крови и мочи для пациентов с сахарным диабетом или высоким кровяным давлением, особенно если есть факторы риска ХПН.
Опасность осложнений
Синдром почечной недостаточности у детей может привести к различным осложнениям, включая повышение артериального давления, отек легких, сердечную недостаточность, нарушения ритма сердца, инфаркт миокарда, инсульты, анемию, боль в костях, мышечные боли и переломы костей. Конкретные осложнения могут зависеть от причины этого заболевания.
Диагностические процедуры
Сначала производится физическое обследование ребенка и сбор анамнеза. Ультразвуковые исследования почек и других мочевых путей, а также лабораторные анализы предоставляют информацию о форме, степени тяжести и возможных причинах ОПН. Для оценки функционирования почек обычно проводятся урологические тесты. Важные показатели включают скорость клубочковой фильтрации (СКФ), уровень и клиренс креатинина.
В случае неоднозначных результатов рекомендуется провести дополнительные диагностические процедуры, такие как рентгенография, допплерография, компьютерная томография или ангиография. В некоторых случаях только биопсия почечной ткани ребенка позволяет установить правильный диагноз.
Лечение острой формы недостаточности почек у детей
ОПН может быть полностью излечима при правильном лечении. Основные методы лечения включают тщательное контролирование потребления и выведения жидкостей. Вставка мочевого катетера может быть полезной для контроля выхода мочи и облегчения возможной блокировки мочевого пузыря. Важно следовать рекомендациям педиатра.
Экстренные меры
Детям с острой почечной недостаточностью необходима немедленная помощь. Если обнаруживается повышенное содержание калия и метаболический ацидоз, рекомендуется применение высокой дозы бикарбоната натрия. В случае сильной гипотензии рекомендуется введение адреналина и других препаратов, которые улучшают сократительную функцию сердца.
Последующая терапия
Для избежания катаболизма рекомендуется потреблять общее количество калорий в диапазоне от 35 до 50 ккал на каждый килограмм веса в день. В случае недоедания или послеоперационного периода, маленьким пациентам рекомендуется увеличить потребление белковых продуктов и начать диализ на ранней стадии. Ограничение потребления натрия до 2-4 граммов в день и фосфора до 800 мг в день также является необходимым.
Почечный диализ и трансплантация
Заместительная терапия почек является последним средством предотвращения опасного отравления крови мочой, которое может угрожать жизни. Большинство пациентов с ОПН получают диализ, который также известен как "промывание" или "очистка" крови.
Основные методы диализа включают:
-
Гемодиализ: это наиболее распространенная форма терапии, при которой кровь проходит через тонкую фильтрующую мембрану. Эта мембрана сохраняет полезные вещества и удаляет вредные. Очищенная кровь затем возвращается в организм пациента. Процедура обычно занимает около 4-5 часов.
-
Перитонеальный диализ: это метод, который используется гораздо реже, чем гемодиализ.
Совет! Детям с ОПН трансплантация донорской почки может помочь избежать диализа. Однако период ожидания для трансплантации может составлять от 1 до 20 лет, так как подходящий орган будет доступен только после смерти потенциального донора. Однако пациенты, получающие почку от живого донора, могут быть прооперированы без ожидания.
Профилактика и прогнозы лечения
Снижение функции почек может привести к накоплению веществ, которые обычно выделяются с мочой. Это может нарушить равновесие в организме и привести к уремии – отравлению мочей. У детей это может проявиться сердечной аритмией, задержкой жидкости в легких, повреждением нервов, патологическими изменениями в головном мозге и другими симптомами острой почечной недостаточности. Болезнь также увеличивает риск сердечно-сосудистых заболеваний, и большинство пациентов с острой почечной недостаточностью умирают от сердечной недостаточности, инфаркта миокарда и инсульта. Вторая причина смертности – инфекции.
Профилактика острой почечной недостаточности возможна только в ограниченной степени. Однако, рекомендуется обратить внимание на потребление жидкости, поддерживать здоровый образ жизни и регулярно проходить плановые обследования. Ранние анализы крови и мочи у детей и взрослых помогают выявить нарушения функции почек и заболевания, которые могут привести к хронической или острой почечной недостаточности. Профилактика диабета, артериальной гипертонии, повышенного уровня липидов в крови и артериосклероза также помогают снизить риск рецидива острой почечной недостаточности. Детям рекомендуется избегать ожирения, выполнять регулярные физические упражнения и придерживаться диеты с низким содержанием соли, богатой овощами и фруктами, а также с низким содержанием насыщенных жирных кислот.
Для детей важно употреблять достаточное количество жидкости, такую как вода, травяной чай или разбавленные фруктовые соки, и избегать употребления сладких напитков, таких как энергетические напитки, кола или концентрированные соки. Взрослым рекомендуется потреблять около 2 литров воды в день, включая 1,5 литра жидкости и 0,5 литра из твердой пищи. При любых неприятных симптомах дети должны обратиться к своим родителям, которые в свою очередь должны проконсультироваться с педиатром.