Содержание
Гломерулонефрит у детей – это острое или хроническое воспаление клубочков почек, которое может быть вызвано инфекционными или алиментарными факторами. Для установления диагноза используются данные анамнеза и гистологического исследования ткани почек. Современные методы лечения различаются в зависимости от клинического течения и морфологического типа гломерулонефрита. В большинстве случаев прогноз благоприятный. В Международной классификации болезней 10-го пересмотра (МКБ-10) гломерулонефрит обозначается кодами N00-N08.
Возникновение гломерулонефрита в детском возрасте
Гломерулонефрит у детей – это общее название для острых или хронических воспалительных заболеваний почек. В развитых странах каждый год гломерулонефритом страдает 1 человек из 100000. Большинство форм этого заболевания поддаются лечению в детском возрасте, но некоторые могут привести к временной или хронической почечной недостаточности.
Гломерул – это часть фильтрующего аппарата почки, который является одним из самых важных органов выделения в организме человека, наряду с печенью. В нефронах вредные вещества, поступающие с пищей и лекарствами, фильтруются из крови. Почки также контролируют водно-солевой баланс в организме. Они могут удалить излишки воды, если она присутствует в избытке, или удерживать ее при дегидратации или сильной потере крови. Моча является конечным продуктом фильтрации почек и выводится через мочеточник из почечной лоханки.
Фильтрующий аппарат почки состоит из более чем 1 миллиона субъединиц, называемых нефронами. Они состоят из почечного тельца и тонкой канальной системы, через которую моча течет в почечную лоханку. Гломерул имеет форму маленького сосуда диаметром около 0,1 мм. В капиллярах содержится нормальная кровь, но не все компоненты кровеносного русла преодолевают фильтр. В нефронах существует барьер, который позволяет проходить только веществам определенного размера и заряда.
Гемато-почечный барьер часто нарушается из-за воспалительных заболеваний различной природы. Гломерулонефрит может иметь несколько причин и развиваться на разных структурах. Патогенез этого заболевания зависит от морфологического типа воспаления почечных клубочков и состояния пациента.
Факторы риска и причины
Гломерулонефрит может возникать как у взрослых, так и у детей, включая младенцев. Это воспалительное заболевание почек не является прямым следствием инфекции, часто возникает после стрептококковой инфекции. В медицине выделяют две формы гломерулонефрита – постстрептококковую и нестрептококковую, каждая из которых требует своего подхода к лечению и профилактике.
Важно отметить, что наиболее частая причина этого расстройства связана с аутоиммунными заболеваниями. В некоторых случаях гломерулонефрит является идиопатическим, то есть причина его возникновения не может быть определена с помощью лабораторных или инструментальных методов.
Нефроны почек играют важную роль в утилизации метаболических отходов, которые затем выводятся с мочой. Однако эти структурные единицы также фильтруют белки, соли и другие вещества, возвращая их обратно в организм. Если функция почек нарушена, то отходы и токсины остаются в организме.
Классификация
Гломерулонефрит может быть классифицирован по нозологии (первичный, вторичный) и этиологии. Варианты включают постинфекционный и интерстициальный гломерулонефрит. Постинфекционный гломерулонефрит может возникнуть из-за неполного лечения и вызывается бактериями, вирусами и другими патогенами, которые активизируют иммунную систему и вызывают воспаление. Тонзиллит и скарлатина являются типичными факторами риска для развития этого заболевания. Часто через несколько недель после первого заболевания в почках образуются молекулярные комплексы антител и других белковых структур, что приводит к воспалительным процессам. Дети с постинфекционным гломерулонефритом часто испытывают усталость, лихорадку, тошноту, рвоту и головные боли.
Другой вариант воспаления почек, который часто встречается у детей, называется минимальный гломерулонефрит. Он обычно поражает детей в возрасте от 2 до 10 лет, а у взрослых встречается реже. При минимальном гломерулонефрите в моче обнаруживается большое количество протеинов, но нет кровяных клеток. Артериальное давление и выведение обычных метаболических отходов не изменяются. Эта форма нефрита часто проходит самостоятельно без лечения, но у 30% детей наблюдается рецидив. В дальнейшем у пациентов может развиться тяжелая почечная дисфункция.
Интерстициальный нефрит влияет на ткань между почечными тельцами и может протекать в острой или хронической форме. Иногда причиной этого расстройства являются лекарства, включая антибиотики. Интерстициальный гломерулонефрит часто сопровождается серьезными симптомами, такими как лихорадка, изменение цвета мочи (из-за скрытой крови) или чрезмерная жажда.
У детей также существует классификация гломерулонефрита по клиническому течению и морфологическим характеристикам. Варианты включают фибропластический, мембранозно-пролиферативный, мезангиопролиферативный, фокально-сегментарный, экстракапиллярный и непролиферативный гломерулонефрит.
Симптоматика
Важно, чтобы взрослые члены семьи имели представление о том, как проявляется воспалительный процесс в почках. У детей гломерулонефрит может проявляться следующими симптомами:
- общее недомогание и тошнота;
- повышенная температура тела;
- изменение цвета мочи (ее коричневатое обесцвечивание и вспенивание);
- отеки лица;
- головная боль;
- боль в области почек;
- повышенное чувство жажды (что может указывать на интерстициальный нефрит).
Если ребенок испытывает эти симптомы, родители должны немедленно обратиться к врачу. Клинические проявления болезни не всегда наблюдаются у всех детей.
Осложнения
Гломерулонефрит, если не лечить его вовремя, иногда может прогрессировать до пиелита или пиелонефрита. У многих детей возникает нефритический синдром, который требует немедленного медицинского наблюдения.
Важно помнить! Быстро прогрессирующий гломерулонефрит может привести к развитию хронической или острой почечной недостаточности, что в некоторых случаях может быть смертельным.
Методы диагностики
Вначале проводится физический осмотр и собирается анамнез (история болезни). При гломерулонефрите нефротический синдром может проявляться следующими признаками:
- появление эритроцитов и белков в моче;
- изменение цвета, запаха и консистенции мочи;
- отеки на лице, руках и ногах;
- артериальная гипертензия (нехарактерная для детей).
Если симптомы отсутствуют, расстройство можно выявить только с помощью инструментальных и лабораторных методов. Анализ мочи у детей при гломерулонефрите помогает обнаружить признаки инфекционных заболеваний.
В определении заболевания может помочь ультразвуковое исследование, биопсия почки (образец ткани) и другие методы визуализации, такие как компьютерная томография. Дифференциальная диагностика должна проводиться квалифицированным нефрологом. Иногда требуется провести анализ на наличие специфических антител.
Способы лечения гломерулонефрита
Лечение гломерулонефрита у детей зависит от причины и хода заболевания. Важное внимание уделяется симптомам и осложнениям в ходе терапии. Антигипертензивные препараты используются для снижения повышенного кровяного давления. Диета с низким содержанием соли и белка также оказывает положительное влияние на ребенка.
Для лечения системных отеков могут использоваться диуретики. В случае, если функция почек нарушена, может потребоваться диализ. При неосложненном гломерулонефрите у детей применяются глюкокортикоидные препараты в течение до 8 недель. В большинстве случаев стероидная терапия дает хорошие результаты, полностью выздоравливают 90% детей. Сестринский уход в стационарных условиях также играет важную роль в дополнительном лечении ребенка.
Медикаментозное лечение
Лечение гломерулонефрита у детей включает применение трех категорий лекарств: антигипертензивных, диуретических и противовоспалительных (или иммунодепрессантов). Схема медикаментозной терапии может включать различные классы препаратов, которые имеют антигипертензивное или иммуносупрессивное действие. Основой лекарственного лечения артериальной гипертонии являются тиазидные диуретики и бета-блокаторы. Ингибиторы ангиотензинпревращающего фермента (ИАПФ) помогают снизить не только артериальное давление, но и риск сердечно-сосудистых заболеваний. Некоторые педиатры рекомендуют провести краткосрочную терапию стероидами или циклофосфамидом. Бактериальная инфекция лечится антибиотиками в средней дозировке в течение 7-14 дней, при необходимости назначаются препараты для облегчения боли и противосудорожные средства. Отзывы о различных препаратах значительно разнятся.
Физиотерапия и другие консервативные методы
Необходимо всегда лечить основные заболевания, такие как камни в почках, подагра, сахарный диабет и патологии предстательной железы. Также важно избавиться от вредных факторов, таких как злоупотребление психотропными средствами или прием токсических веществ. Пациентам с острым пиелитом рекомендуется соблюдать постельный режим. Физиотерапия в остром или хроническом состоянии не рекомендуется, так как ее эффективность не была доказана в крупных клинических исследованиях. Детям разрешается заниматься спортивной ходьбой или другими физическими нагрузками, которые не требуют особых усилий, но перед этим необходима консультация врача.
При неосложненном воспалении почечных клубочков рекомендуется употреблять 2-3 литра жидкости. Также полезны чаи с листьями березы, хвощом и язвенной крапивой для борьбы с гломерулонефритом.
У детей с острой почечной недостаточностью, вызванной гломерулонефритом, ограничение потребления жидкости может снизить нагрузку на почки. У пациентов с артериальной гипертонией уменьшение потребления натрия до рекомендуемой суточной дозы в размере 2-4 мг/кг/день может снизить давление. У детей с почечной недостаточностью ограничение потребления калия помогает предотвратить гиперкалиемию. Кратковременная высокоуглеводная диета помогает предотвратить катаболизм белка и кетоацидоз.
Ребенку следует избегать соленых и пряных продуктов, а также алкоголя. Отек и артериальная гипертензия могут быть результатом почечной недостаточности и должны лечиться мочегонными средствами, которые помогают вывести излишнюю жидкость. Если гипертония не может быть снижена только диуретическими препаратами, могут использоваться дополнительные антигипертензивные средства, такие как блокаторы кальциевых каналов или антагонисты АТ1-рецепторов.
Важно помнить, что не рекомендуется заниматься самолечением народными травами или непроверенными медицинскими средствами. При появлении симптомов болезни необходимо обратиться за консультацией к педиатру.
Хирургическое вмешательство
Некоторые случаи гломерулонефрита могут быть особенно тяжелыми и приводить к нарушению функции почек. В некоторых ситуациях может потребоваться повторное проведение диализа, чтобы улучшить состояние пациента. В случае развития почечной недостаточности, может потребоваться постоянный диализ или трансплантация почек.
Прогноз
Постинфекционное воспаление почек может быть успешно лечено и имеет хороший прогноз. Однако хронические формы являются более серьезными, так как могут привести к почечной недостаточности. В таких случаях может потребоваться регулярная диализ или трансплантация почки в будущем.
Для предотвращения повреждения почек важно своевременно и правильно лечить бактериальные инфекции и правильно дозировать антибиотики. Евгений Комаровский, украинский врач педиатрии высшей категории, считает, что даже если симптомы утихли, необходимо продолжать принимать противомикробные средства. В противном случае микроорганизмы могут стать устойчивыми к препаратам и вызвать рецидив гломерулонефрита.
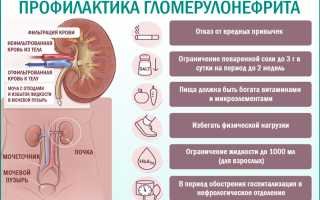
Профилактика
Абсолютных способов предотвращения расстройства не существует. Пациентам, подверженным риску, рекомендуется иметь при себе памятку с правилами поведения и предупреждения гломерулонефрита. Для профилактики гломерулонефрита у детей рекомендуется соблюдать общие рекомендации, такие как регулярное питье, соблюдение постельного режима и своевременное применение антибиотиков. Однако, тяжелая физическая нагрузка может ухудшить состояние ребенка.