Содержание
Болезни мочевыделительной системы представлены различными видами и проявлениями. Гематурическая форма является редкой при хроническом гломерулонефрите. Она может протекать в нескольких этапах и иметь разные сценарии развития, а также встречается как у взрослых, так и у детей. Данная форма патологии диагностируется только у 5% пациентов.
Классификация гломерулонефрита
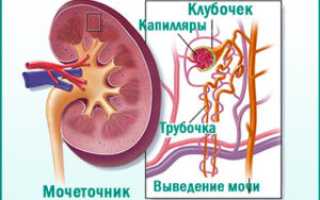
Хронический гломерулонефрит – это группа нефропатий, которые отличаются по этиологии и патоморфологическим признакам. Длительное воспаление приводит к повреждению клубочкового аппарата и почечной ткани, что приводит к образованию микротромбов в капиллярах и постепенному склерозу сосудов. В результате нарушается фильтрационная способность почек и развивается почечная недостаточность.
В странах СНГ используется классификация Е. М. Тареева, которая выделяет следующие формы хронического гломерулонефрита:
- Латентная форма, которая характеризуется слабым мочевым синдромом и отсутствием отеков и артериальной гипертонии.
- Нефротическая форма, сопровождающаяся яркими симптомами почечной недостаточности, такими как повышение давления, отечность, олигурия, отсутствие аппетита, тошнота, слабость и запах аммиака.
- Гипертоническая форма, которая проявляется артериальной гипертензией, полиурией и учащенным мочеиспусканием.
- Гематурическая форма, которая характеризуется наличием крови в моче, что придает ей розовый или красный цвет. Общий анализ мочи показывает повышенную концентрацию эритроцитов.
- Смешанная форма, которая имеет клиническую картину нескольких форм одновременно.
Важно знать, что согласно МКБ-10 хронический гломерулонефрит имеет код N03. Он характеризуется диффузным поражением клубочкового аппарата почек с последующим развитием склероза и функциональной недостаточности.
Гематурическая форма хронического гломерулонефрита: основные характеристики заболевания
Гематурический гломерулонефрит чаще всего возникает из скрытой формы, которая не проявляется явно и протекает без симптомов. Пациент не ощущает дискомфорта и не испытывает боли, что затрудняет раннее обнаружение патологического процесса при проведении диагностических процедур. Болезнь обнаруживается случайно при проведении анализов или при наличии микрогематурии – незначительного присутствия крови в моче.
Провоцирующие факторы
Хронизация и дальнейшее прогрессирование патологического процесса обычно связывают с недостаточным лечением острой нефропатии. Гематурическая форма гломерулонефрита может возникнуть из-за следующих факторов:
- Инфекционное поражение внутренних органов нефритогенными штаммами стрептококка.
- Наличие хронических инфекционных очагов, таких как гайморит, тонзиллит, аднексит, кариес, пародонтит, холецистит.
- Воздействие персистирующих вирусов, таких как грипп, герпес, краснуха, гепатит В, ветряная оспа, инфекционный мононуклеоз, цитомегаловирус.
- Гемотрансфузия и проведение вакцинации.
- Наследственная предрасположенность, включая врожденные дефекты в системе клеточного иммунитета.
- Врожденные дисплазии почек.
- Аутоиммунные воспалительные заболевания, такие как системная красная волчанка, геморрагический васкулит, эндокардит.
- Интоксикация алкоголем или лекарственными препаратами.
- Ослабление иммунной защиты организма.
В патогенезе болезни ключевую роль играет образование иммунных комплексов "антиген-антитело", которые оседают на базальных клетках эпителия почечных клубочков, что приводит к нарушению микроциркуляции и развитию хронической почечной недостаточности.
Особенности проявлений
Симптомы хронических гломерулопатий зависят от формы заболевания. Например, латентная форма не проявляется симптомами, а гипертензивная сопровождается повышением артериального давления.
Независимо от причины, все хронические гломерулопатии проходят через три стадии развития, каждая из которых имеет свои характерные симптомы.
-
Компенсаторная стадия: заболевание не проявляется явными признаками. Почки функционируют нормально, но к вечеру могут появиться небольшие отеки и повышение артериального давления. Общий анализ мочи показывает наличие белка и измененных эритроцитов.
-
Декомпенсаторная стадия: с развитием заболевания появляются первые признаки почечной недостаточности. Пациенты жалуются на слабость, головные боли, лихорадку, озноб, тошноту и боль в поясничной области. Также отмечается повышение температуры тела, артериального давления, полиурия и сухость кожи. Анализ мочи показывает наличие белка и измененных эритроцитов.
-
Уремическая стадия: последняя стадия, характеризующаяся полным прекращением работы почек и невозможностью фильтровать кровь. Пациенты испытывают смутность сознания, мигрени, неприятный запах аммиака изо рта и тела. Вероятность попадания в кому сильно возрастает.
При гематурической форме заболевания симптомы могут быть дополнены появлением небольшой примеси крови. Медики выделяют два возможных варианта развития процесса: микрогематурию, когда симптомы постепенно усиливаются, и рецидивирующую макрогематурию, которая возникает после инфекций.
Если моча окрашивается в розовый или красный цвет, необходимо незамедлительно обратиться к врачу для проведения диагностики и назначения лечения.
Степень опасности осложнений
Своевременное проведение адекватного лечения хронического гломерулонефрита имеет большое значение, так как это позволяет устранить специфические симптомы, стабилизировать артериальное давление, замедлить прогрессирование почечной недостаточности и улучшить прогноз жизни пациента. Если не обращать внимание на эту проблему, могут возникнуть серьезные осложнения, включая инсульт, сердечную недостаточность, тромбоэмболию, интеркуррентные инфекции, гипергликемические состояния, геморрагический цистит, цитопении, включая агранулоцитоз, и остеопороз. Особенно важно знать, что гломерулонефрит, включая гематурическую форму, часто встречается у детей. У них быстро развивается почечная недостаточность, что может привести к инвалидизации в раннем возрасте.
Методы выявления патологии
В выявлении хронического гломерулонефрита (ХГН) важную роль играют лабораторно-диагностические исследования. При подозрении на развитие гематурической формы, врач во время беседы с пациентом обращает внимание на наличие инфекционных заболеваний, сопутствующих патологий и системных нарушений в анамнезе.
Лабораторные методы включают следующие процедуры:
- Общий клинический анализ мочи.
- Проба Зимницкого.
- Анализ мочи по методу Нечипоренко.
- Проба Реберга.
- Биохимический анализ крови.
- Иммунологическое исследование крови.
Инструментальные методы включают следующие манипуляции:
- УЗИ и УЗДГ почек и органов малого таза.
- Обзорная и экскреторная урография.
- ЭКГ – электрокардиограмма.
- Осмотр глазного дна.
Для определения морфологической составляющей формы гломерулонефрита может потребоваться биопсия почки. Тактика лечения определяется лечащим врачом на основе результатов гистологии и других методов диагностики.
Основные пути лечения
При хроническом гломерулонефрите (ХГН) лечение подбирается индивидуально неврологом, учитывая степень тяжести заболевания, его причины и особенности пациента, включая возраст и пол. В случае обострения гематурической формы ХГН, лечение проводится в стационаре, где пациенту рекомендуется соблюдать покой, постельный режим и ограничить физическую активность. Это помогает предотвратить развитие азотемии и снизить нагрузку на почки.
Коррекция питания также является важным аспектом лечения. Пациентам назначается диета по Певзнеру, основанная на столе № 7. Эта диета исключает продукты и блюда, которые могут раздражать мочевыводящие пути и почки, а также ограничивает потребление соли и белковой пищи.
Традиционные подходы
Медикаментозная терапия применяется для лечения неприятных симптомов и укрепления стенок капилляров, а также для снижения их проницаемости. Лечащий врач выбирает сочетание и названия препаратов в зависимости от ситуации. Обычно используются следующие группы лекарств:
- антикоагулянты;
- диуретики;
- НПВС – нестероидные противовоспалительные средства;
- иммунодепрессанты;
- гипотензивные препараты;
- иммуносупрессоры.
Однако, при диагностировании гематурической формы хронического гломерулонефрита не рекомендуется использование цитостатиков и гормональных препаратов, так как они могут способствовать усилению ригидности оболочек эритроцитов.
Народная медицина
В лечении хронической гломерулопатии можно использовать народные средства, но выбор рецептов и ингредиентов должен основываться на рекомендациях врача. Важно помнить, что альтернативные методы не могут заменить основное лечение, а лишь дополнить его. Для облегчения симптомов и улучшения самочувствия полезно применять настои и отвары.
Варианты сборов могут включать корень окопника, лопуха, солодки, стальника; календулу, мелиссу, душицу, боярышник, фиалку трехцветную, пустырник, зверобой; листья крапивы, хвоща, толокнянки, березы, подорожника, смородины; плоды брусники, фенхеля, можжевельника, шиповника, земляники, хмеля.
Также полезными могут быть ромашка, календула, шалфей, березовые почки, кора дуба, трава тысячелистника. Их можно заваривать отдельно или комбинировать. Готовые фитосборы можно приобрести в аптеке, что упрощает процесс приготовления народных снадобий.
Возможность профилактики
Хроническая гломерулопатия отличается от острой тем, что она характеризуется периодическим возникновением рецидивов. Факторы, которые могут спровоцировать обострение, включают стрессы, переутомление, сильную простуду, переохлаждение, беременность и резкую смену климатических условий проживания. Для достижения стойкой ремиссии и предотвращения частых рецидивов медики рекомендуют следующее: практиковать закаливание для укрепления механизма защиты и повышения иммунитета, скорректировать рацион питания, включив в него полезные и питательные продукты, ограничить употребление алкоголя и крепких напитков, бросить курить, принимать медикаменты только по назначению врача и в указанной дозировке, регулярно проходить профилактические обследования, сдавать анализы и делать УЗИ, своевременно лечить хронические инфекции и купировать очаги воспаления, а также проходить вакцинацию по рекомендации врача. Следование этим рекомендациям необходимо не только для стабилизации и увеличения периода ремиссии, но и для предотвращения развития гломерулонефрита.
Прогноз терапии
При своевременном начале лечения гематурической формы гломерулонефрита, прогноз в большинстве случаев благоприятный. Это редко приводит к хронической почечной недостаточности и терминальной стадии. Адекватная терапия позволяет полностью восстановить функцию почек. Однако, в случае тяжелого течения болезни и нарастающей интоксикации, пациенту может быть назначен плазмаферез для очищения крови от токсинов и азотистых соединений.
Важно помнить, что прогрессирование патологического процесса из-за запоздалого лечения уменьшает шансы пациента на выздоровление. Единственным выходом в такой ситуации может быть регулярный гемодиализ или трансплантация почки.
Заключение
Гломерулонефрит может затронуть взрослых в возрасте до 35-40 лет, а также детей, и требует особого внимания, так как может вызвать проблемы с сердцем, зрением, кровообращением в мозге, а также привести к развитию сосудистых заболеваний и недоразвитию почек у детей. Одним из опасных осложнений ХГН является недостаточность парного органа и его атрофия, что может привести к инвалидности и даже смерти.